山岡淳一郎のニッポンの崖っぷち: 衆議院総選挙、ここが争点編 いまこそ科学的根拠による コロナ対策を(兪炳匡)! Part1 トランススクリプト・池田こみち (環境総合研究所顧問) 独立系メディア E-wave Tokyo 2021年10月25日 |
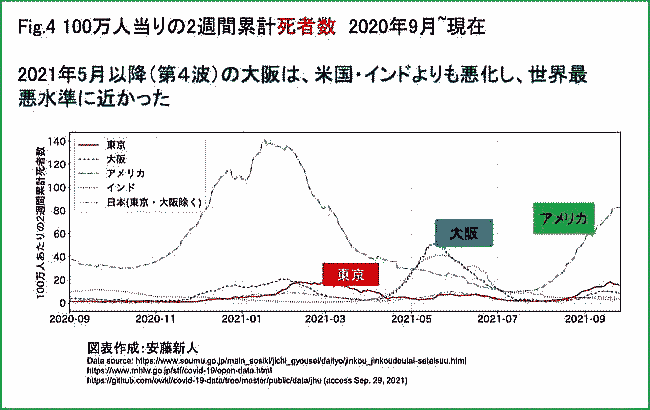 出典:デモクラシータイムズ「いまこそ科学的コロナ対策を!(兪 炳匡) 【山岡淳一郎のニッポンの崖っぷち】20211005」 司 会:山岡淳一郎 ゲスト:兪 炳匡(神奈川県立保健福祉大学イノベーション政策研究センター教授) Part1 Part2 Part3 はじめに 司 会:今日のゲストは、神奈川県立保健福祉大学教授で医療経済学の日本きっての専門家である兪炳匡先生をお招きしました。兪先生は、2021年9月に神奈川県独自のコロナウィルス感染症予測モデルを完成させ、このモデルは今までに無い画期的なものとなったとのことだですね。今日は、一つ目にこの予測モデルについて、二つ目に、岸田内閣が今後コロナ対策として進めようとしているワクチン接種証明と検査パッケージによる経済対策、そして三つ目には今後の医療提供体制の構築していけばいいのか、についてお話しを伺っていきたいと思います。 現在、京都大学で数理モデルを専門としている西浦先生を中心に数理モデルで感染動向を予測してリスクを評価しています。この流れについて概括的にどう捉えていますか。 1.神奈川県の感染予測モデルについて 兪教授:日本のデーターサイエンスの特徴は他の国に比べて特徴が三つあります。 一つ目は、研究グループの数が少なすぎること。日本にはひとつしかない。厚生労働省がひとつ研究グループを指名している。東京都もひとつ、大阪府もひとつで、この三つしか無い。東京、大阪、厚労省が独自のアドバイザリーボードを定めて予測している。原則ひとつの研究グループしか指名していない。一方、アメリカのCDC(連邦政府)では、感染予想を毎週更新しているが、 20くらいの別々の研究機関が予測を出している(図1)。ジョンズホプキンズ大学でも二つのグループが予測を出している。 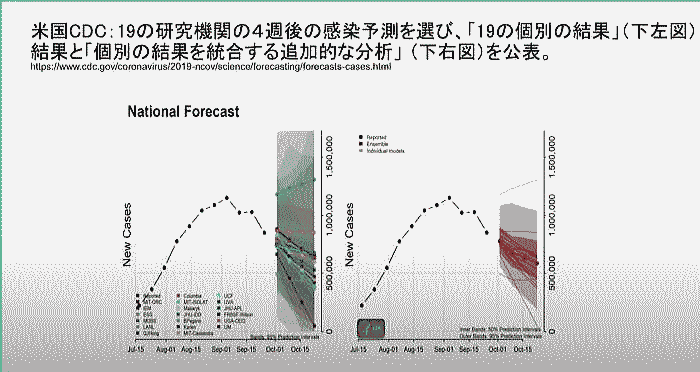 図1 米国CDC:19の研究機関の4週後の感染予測を選び、「19の個別の結果」 (下左図)と「個別の結果を統合する追加的な分析」(下右図)を公表。 ⇒Fig-1 アメリカの場合、世界から優秀と思われる19の研究グループの独自の予測を公表している。9月下旬の時点で4週間後の予測を出しているが約20の研究グループ予測はそれぞれ異なりこのくらい散らばっている。右のグラフは、CDCが20機関の予測をさらに追加的に統合して分析し、50%の確率で4週間後はこれくらいの感染者数になるということを示している。おそらく6万人くらいになる(濃いピンクのところ)が、うすいピンクのところで、上下20万人くらいの幅があることを示している。 つまり約20のグループが独自のモデルを使って予想し、どれが当たるか分からないので、全体としてどれくらいになるかを幅で示しているが、日本の場合ひとつしかない。 更に言えば、厚生労働省は日本全国の予測しかしてくれていない。日本のデータサイエンスの特徴の二つ目は、結果が少なすぎるといことになる。日本全国の数字だけ出されても、地域によって異なるので、都道府県はどうしたらよいか分からない。感染状況は都道府県によって非常に異なるので、都道府県としてはそれぞれの感染対策を立てるのに都道府県の実情に合った予測が必要になり、予測をして欲しいのだが、事実上、東京と大阪しかなかったということになる。 それもあって、神奈川県庁から私の大学に神奈川県独自の予測をして欲しいと言う依頼があった。西浦先生も都道府県毎の予測はしているが、そのデータを探すのが凄く大変。どこにあるのかわからない。 例えば、議事録が沢山Webサイトに掲載されているが、たまたまその一つをあけるとその中に紛れ込んでいると言うような状況になっている。 アメリカの場合は、CDCでカリフォルニアと検索すれば直ぐに出てくる。さらにアメリカは州の中の郡ごとにも予測しているので、アメリカ全体で3000の郡ごとに毎週、四週間後にどうなるかについてすべて、10以上の複数の機関が予測し、CDCが3000地域以上の細かい予測を示している(図2)。日本で言う二次医療の細かい地域について、感染予測をたてている。 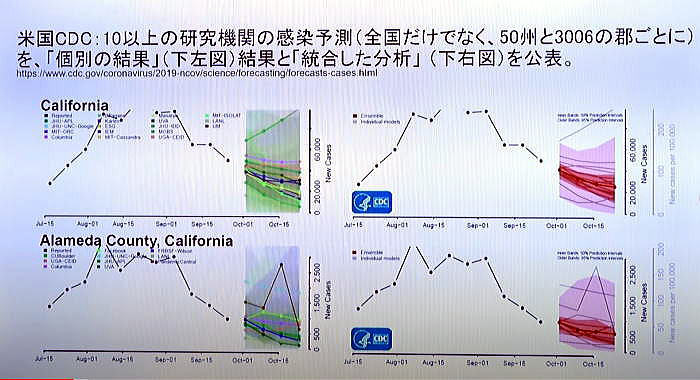 図2 米国CDC:10以上の研究機関の感染予測(全国だけでなく、50州と3006の 郡ごとに)を、「個別の結果」(下左図)と「統合した分析」(下右図) を公表。 ⇒Fig-2 司 会:アメリカは非常にきめ細かくやっている。天気予報が東日本と西日本ではわからないように、アメリカではコロナウィルスの感染予測を非常に細かくやっているということで、細かい情報が無いと先が見えないということですね。今回、開発された神奈川県の予測モデルは国のアドバイザリーボードや東京都のモニタリング会議のものとどう違うのか。 兪教授:大きな特徴は三つある。一番大きな特徴は、これまでの予想というのは都道府県別レベルまでしかなかったが今回の神奈川県の要請というのは県内の市区町村毎に予測するというものと、あと、二次医療圏という地域医療の単位ごとの予測が必要であるという点である。 コロナ以前から病床数などは二次医療圏を対象に計画されていたので、その単位の予測が必要となった。今回のコロナの病床を確保するためにも、県庁から二次医療圏の病院に病床の確保をお願いしているので、その単位での予測がないと、今後増えるのか減るのかがわからないと、確保して欲しい病床数を示すことができないことになる。 司 会:補足説明すると、医療圏には、一次医療圏:診療所がある単位。市町村の身近な圏内、三次医療圏:突発的な大きな事故、脳血管障害とかの場合、県内で患者を運ぶエリアがある。二次医療圏:中間にあり、普通の病気の際に二次医療圏のなかでどこの病院に行けるかがほぼ見える、ということになり、非常に重要になってくるということですね。 兪教授:二つ目に重要なのな、特定の要件に基づいた予測ができるということ。2週間から最大4週間後までの予測が可能。この例だと、3つのシナリオに基づいて予想している(図3)。予想というのは不確定なので、最も起こりうるシナリオと最良のシナリオ、最悪のシナリオを予測し、どの程度の確保病床が必要なのかを予測した。重傷者用ベッド(ICUベッド)についても同様に三つのシナリオを設定して予測している。県が確保したベッドをどの時点で下回るか、上回るかを予測している。 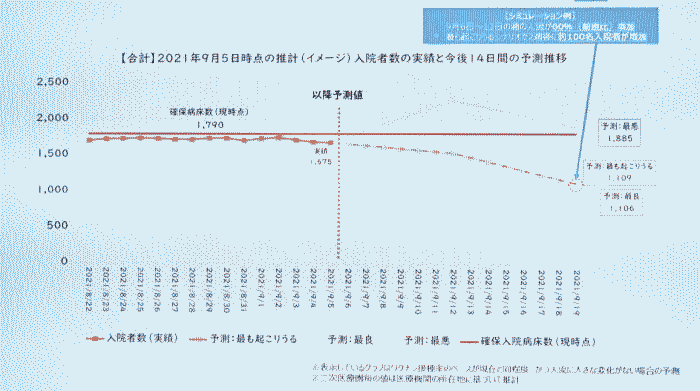 図3 【合計】2021年9月5日時点の推計(イメージ)入院患者数の実績と今後 14日間の予測水位 ⇒Fi-3 一番大きな特徴はシミュレータを作成し、ワクチンの接種率について、現状から今後どの程度接種率を上げていくか、について仮の数字をシミュレータに入力することができる。また、人流の変化についても、一週間前に比べて今週はどれくらい人流の変化があったか、を二次医療圏毎のデータを踏まえて、今後人流が何パーセント増えていくか、あるいは減っていくかを仮に入力できるようになっている。それらの数値から今後どれくらい感染者が増えるか減るかが予測でき、それに基づいて必要な病床数も明らかになってくる。 このシステムを県庁の中に設置して、スタッフが二次医療圏毎に数値を入力して予測が可能となる(図4)。 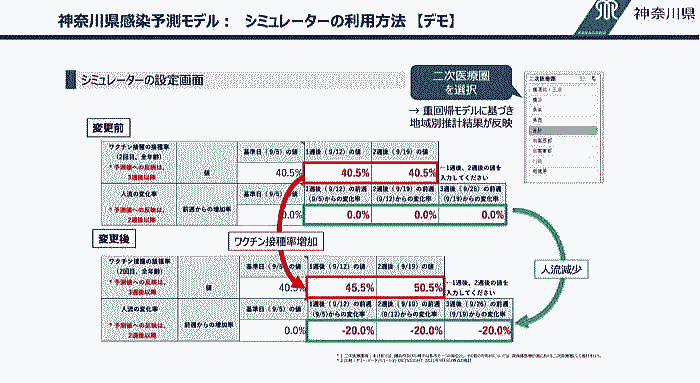 図4 神奈川県感染予測モデル:シミュレータの利用方法【デモ】 ⇒Fig-4 常に医療資源は限られているので、ワクチンの供給やPCR検査、さらに医療スタッフ、人工呼吸器などの医療資源をどこの二次医療圏に予め配置すれば全員が適切な医療にアクセスできるかが明らかり、予め準備することができる。 司 会:神奈川県は医療資源が非常に乏しい。47都道府県の下位に位置づけられる。となると、少ない医療資源をどう分配するかという医療経済学的な視点が非常に重要になりますね。 兪教授:もともと経済学というのは限られた資源をどう効率よく分配すればアウトカム(今回の場合には感染者の数、入院者の数、死者)を減らせるかというのがテーマなのでそれは今後是非、医療経済学として使っていきたいと考えている。 司 会:県のスタッフ、医療・保険関係者はこのシステムをどう使いたいと考えているのでしょうか。 兪教授:もちろん、感染拡大期にはどれくらい病床確保をお願いするか、ということから非常に大事だが、終息期にも重要となる。神奈川県も今回の第5波で一般の病棟のキャパシティが足りなくなり制限を始めていた。ということで、緊急性のない治療や入院を制限した。それによって明らかにコロナ以外の患者さんが不利益を被ってしまったことになる。コロナ以外の診療医療を元に戻すべきかどうかということも重要な点だった。そのために、今後どれくらい減っていくかという予測を出して、それも非常に政策決定する際に参考になったとということだ。 司 会:今は非常に下がっているかこの後はどうなるかという見通しはどうか。 兪教授:実はそこが一番難しい。第6波が来ると思うが、これは是非みなさんに理解して頂きたいのだが、数学モデルでは予想できない。というのも、一つのウィルスが周期的に上がったり下がったりしているのでは無く、新たな変異が出てくるので、今回はデルタ、前回はアルファ、次はどのような変異株が主流になって広がるかは非常に予想が難しい。 大事なのは大規模なPCR検査をして、早期にそれを発見することで、早期に感染が拡大する時点で沢山の情報があれば、どの程度までピークが上にいくか、とかについては、同じような数学モデルを使えば有効だと思う。 ですから、PCR検査自体も増やさないと、予想も出るの精度も落ちるということです。 司 会:つまり次にどんな変異株がでてくるかは分からないが、それを早くキャッチすれば、そこから先の予測モデルはできているから、PCR検査態勢をつくって早くキャッチすればいいということですね。わかりました。 Part2へつづく |